Najważniejsze informacje
- Zwichnięcie barku powoduje niestabilność stawu ramiennego; brak unieruchomienia i rehabilitacji ją utrwala.
- Diagnostyka ostrego zwichnięcia: badanie kliniczne i RTG w 2 projekcjach (AP i „Y”).
- Po repozycji: kontrola unerwienia i ukrwienia, kontrolne RTG i unieruchomienie kończyny.
- Leczenie zachowawcze: orteza Dessault 3–4 tyg., rehabilitacja, powrót do sprawności 4–6 mies.
Główną przyczyną niestabilności stawu ramiennego jest zwichnięcie barku, potocznie określane przez pacjentów jako wybicie barku, a następnie doprowadzenie do niezaleczenia urazu poprzez brak unieruchomienia stawu, brak właściwej rehabilitacji i zbyt szybki powrót do codziennego obciążania kończyny. Jest jednak spora grupa ludzi, która cierpi na niestabilność barku bez przebytego zwichnięcia - wyjaśnia ortopeda Rehasport Arkadiusz Szycman.
Jakie są typowe objawy niestabilności barku?
- ograniczenie ruchomości - ograniczony zakres ruchów stawem ramiennym,
- silny ból stawu barkowego odczuwalny w momencie ruchów barkiem,
- przeskakiwanie w stawie ramiennym podczas wykonywania pewnych czynności przy rękach uniesionych do góry,
- zauważalne zagłębienie pod wyrostkiem barkowym spowodowane przemieszczeniem się głowy kości ramiennej w stawie,
- głowa kości ramiennej jest wyczuwalna w okolicy pachy.
Jakie są przyczyny niestabilności barku?
- uszkodzenie torebki stawowej (aparatu torebkowo-więzadłowego stawu),
- uszkodzenie obrąbka stawowego panewki,
- uszkodzenie powierzchni stawowej głowy kości ramiennej,
- nieprawidłowy rozwój struktury powierzchni stawowych,
- uszkodzenie mięśnia podłopatkowego,
- nadmierna ruchomość stawu,
- przeciążenia w wyniku aktywności zawodowej lub sportowej.
Dane statystyczne dotyczące Zwichnięcia barku
- Sportowe zwichnięcia barku (sportowcy 13–23 lata, dane SOR/ED, USA): 87% dotyczy mężczyzn, 13% kobiet.
- Najczęściej „generujące” sportowe zwichnięcia barku (13–23 lata, USA): koszykówka 24,1%, futbol amerykański 21,0%, piłka nożna 7,1%, baseball 7,1%, podnoszenie ciężarów 3,3%.
- Rugby (szkolna/”schoolboy” rywalizacja): zwichnięcia/subluksacje stanowią 34% wszystkich urazów barku w meczach.
- NCAA (urazy niestabilności barku): 53% to pierwszorazowe epizody, 47% to nawroty.
Jak zdiagnozować zwichnięcie barku?
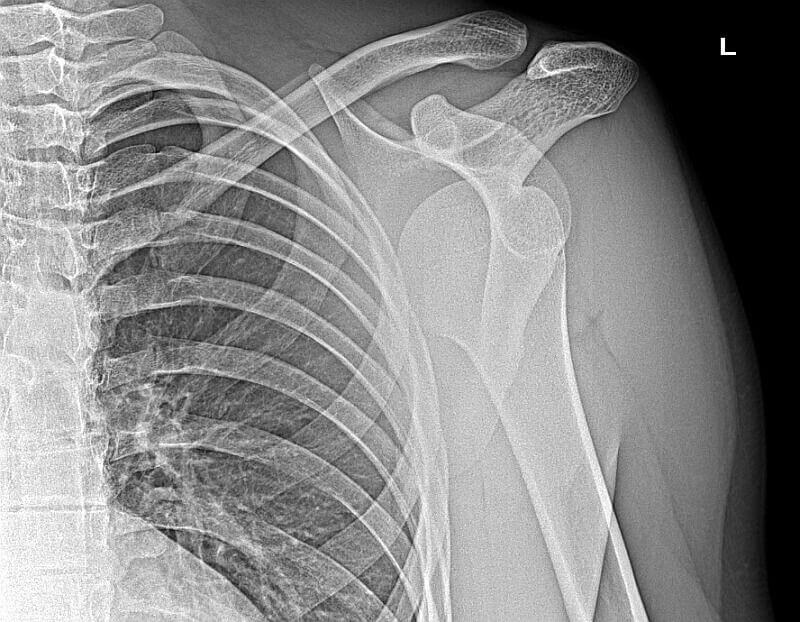
Diagnostyka ostrego zwichnięcia stawu ramiennego opiera się przede wszystkim na badaniu klinicznym oraz radiologicznym. Lekarz ocenia staw barkowy, jego wygląd, ustawienie kończyny górnej, szparę poniżej wyrostka barkowego oraz zakres ruchomości w stawie. Bardzo ważna jest również ocena funkcji nerwów oraz ukrwienia kończyny. W wyniku zwichnięcia stawu barkowego może dojść np. do uszkodzenia nerwu pachowego, co powoduje m.in. ubytek czucia w obszarze skóry bocznie i poniżej wyrostka barkowego.
Diagnozując zwichnięcie barku, główną rolę wśród badań obrazowych odgrywa RTG, które należy wykonać w dwóch projekcjach (najczęściej AP oraz „Y”). Niestety w dalszym ciągu zdarzają się sytuacje, w których pacjenci zaopatrywani w Izbach Przyjęć lub Szpitalnych Oddziałach Ratunkowych, mają wykonane tylko jedno zdjęcie w projekcji AP. Może to skutkować przeoczeniem tylnego zwichnięcia stawu ramiennego, które dla niewprawnego oka, może być niewidoczne na tym zdjęciu. W przypadkach, które budzą wątpliwości lub w których stwierdzono złamanie w obrębie bliższego końca kości ramiennej lub panewki, konieczne może się okazać wykonanie badania Tomografii Komputerowej (TK).
W przewlekłej niestabilności stawu ramiennego najczęściej dochodzi do uszkodzenia obrąbka, który pełni rolę swego rodzaju „uszczelki”, pogłębiającej i stabilizującej staw ramienny. W przypadku podejrzenia jego uszkodzenia konieczne może okazać się wykonanie badania Rezonansu Magnetycznego (MRI) z podaniem środka kontrastowego do stawu (Artro-MRI). Jest to najdokładniejsze badanie do oceny struktur wewnątrzstawowych. W tego rodzaju uszkodzeniach badanie USG ma ograniczoną rolę i jego wynik nie pozwala na postawienie ostatecznej diagnozy.
Czy przy zwichniętym barku można ruszać ręką?
Bezpośrednio po zwichnięciu barku ruchomość kończyny górnej jest zwykle znacznie ograniczona lub wręcz niemożliwa z powodu silnego bólu, deformacji stawu oraz mechanicznej blokady wynikającej z przemieszczenia głowy kości ramiennej względem panewki łopatki. Próby poruszania ręką w takim stanie są nie tylko bardzo bolesne, ale mogą również pogłębić uszkodzenia struktur okołostawowych, takich jak obrąbek stawowy, torebka stawowa czy nerwy (najczęściej nerw pachowy). Dlatego do czasu wykonania nastawienia stawu (repozycji), zwykle w warunkach szpitalnych i pod kontrolą obrazową, należy unikać jakiegokolwiek ruchu w stawie barkowym.
Po skutecznej repozycji i ocenie ewentualnych uszkodzeń towarzyszących, bark najczęściej unieruchamia się w temblaku lub specjalnej ortezie na okres od kilku dni do kilku tygodni. W tym czasie nie należy wykonywać aktywnych ruchów barkiem, ale dozwolone są – i często wskazane – delikatne ruchy dłoni, łokcia i nadgarstka, aby zapobiec zesztywnieniu i zanikowi mięśni. Stopniowe wprowadzenie ćwiczeń zakresu ruchu w stawie barkowym rozpoczyna się zgodnie z zaleceniami lekarza i fizjoterapeuty, zwykle po kilku dniach do tygodnia od urazu, w zależności od jego ciężkości. Wczesne, ale kontrolowane uruchamianie stawu ma kluczowe znaczenie w zapobieganiu powikłaniom takim jak zrosty czy przewlekła niestabilność.
Jak leczyć niestabilności barku?
W przypadku ostrego zwichnięcia stawu ramiennego (często możemy spotkać się z określeniami: wybicie barku lub wypadnięcie barku) należy go jak najszybciej nastawić. Pacjenci bardzo często pytają, jak nastawić zwichnięty bark. Choć wygląda to na rzecz skomplikowaną, to nastawienie barku nie jest trudne. Najczęściej repozycję stawu wykonuje się w znieczuleniu miejscowym (podanym do stawu) lub ogólnym. Nastawianie barku może być wykonane na kilka sposobów: m.in. Hipokratesa, Kochera, Stimsona, FARES.
Jednak ogólnie rzecz ujmując, nastawienie barku polega na pociągnięciu kończyny górnej, a w tym czasie głowa kości ramiennej przemieszcza się na swoje właściwe położenie, czyli do panewki stawu. Po nastawieniu zwichnięcia należy bezwzględnie ponownie ocenić ukrwienie oraz unerwienie kończyny, wykonać kontrolne zdjęcie RTG oraz unieruchomić kończynę. Niestety zwichnięcie stawu ramiennego często wiąże się z innymi uszkodzeniami, takie jak wgnieceniowe złamanie głowy kości ramiennej typu Hill-Sachsa, złamanie guzka większego kości ramiennej, uszkodzenie ścięgien stożka rotatorów, uszkodzenie oraz przemieszczenia obrąbka stawu ramiennego, czyli uszkodzenie Bankarta. Czasami dochodzi wręcz do odłamania fragmentu kostnego brzegu panewki, co określamy urazem typu Bankart kostny. Wszystkie te elementy, jak również wiek, aktywność sportowa oraz oczekiwania pacjenta, bierze się pod uwagę decydując o dalszym leczeniu.
W przypadku gdy zwichnięcie barku jest pierwszorazowe, u osób w średnim wieku oraz starszych, które nie są zawodowymi sportowcami i nie doznały poza zwichnięciem innych istotnych urazów, wdraża się leczenie zachowawcze. Polega ono na zablokowaniu ruchu w stawie - unieruchomieniu kończyny górnej w ortezie typu Dessault przez 3-4 tygodnie. Następnie stopniowo włączane jest leczenie rehabilitacyjne. Powrót do pełnej sprawności jest możliwy zwykle po upływie 4-6 miesięcy. Należy jednak pamiętać, że pierwsze zwichnięcie stawu ramiennego zwiększa ryzyko kolejnych zwichnięć w przyszłości. Dodatkowo ryzyko to jest zwiększone u młodych pacjentów prowadzących aktywny tryb życia.
Na leczenie operacyjne decydujemy się w przypadku: - gdy zwichnięcie stawu ramiennego jest nawykowe (powtarzające się) ;- pierwszorazowego zwichnięcia stawu u młodych osób (poniżej 25 roku życia), które są zawodowymi sportowcami lub prowadzą aktywny tryb życia z wysokimi oczekiwaniami co do sprawności fizycznej;- przemieszczonych złamań guzka większego kości ramiennej, powodujących konflikt podbarkowy;- złamań >20% powierzchni brzegu panewki stawu ramiennego;- towarzyszących uszkodzeń takich jak np. uszkodzenie ścięgien stożka rotatorów.

Jakie są techniki operacyjne przy niestabilności i zwichnięciu barku?
Artroskopowa naprawa obrąbka stawu ramiennego sposobem Bankarta
Operację przeprowadza się w znieczuleniu ogólnym, co oznacza, że pacjent „śpi” przez cały zabiegi i nie pamięta jego przebiegu. Ortopeda poprzez 3-4 nacięcia skórne w okolicy barku wprowadza do stawu ramiennego kamerę oraz narzędzia chirurgiczne. W pierwszej kolejności wykonuje się artroskopię diagnostyczną podczas której operator ocenia wszystkie uszkodzenia stawu. Następnie oderwany obrąbek stawowy mobilizuje się oraz ponownie przytwierdza do przedniego brzegu panewki przy pomocy specjalnych kotwic. Kotwice są wprowadzane do kości, a obrąbek jest przyszywany do brzegu kości za pomocą nici, które „wychodzą” z kotwic. Operacja trwa około godziny. Po zabiegu pacjent musi stosować ortezę przez 4 do 6 tygodni. Jednak w tym czasie stopniowo wdrażana jest już rehabilitacja. Powrót do pracy biurowej może nastąpić po 1-2 tygodniach od zabiegu operacyjnego. Powrót do pełnej aktywności sportowej trwa zwykle około 6-7 miesięcy.
Remplissage
Jest to procedura często wykonywana podczas operacji sposobem Bankarta. Wskazaniem do jej wykonania jest duże uszkodzenie typu Hill-Sachsa (zagniecenie głowy kości ramiennej), które zwiększa niestabilność przednią stawu ramiennego. W wyniku tego urazu wgnieciony fragment głowy podczas ruchów rotacyjnych, trafiając na brzeg kostny panewki powoduje, że głowa „wypada” ze stawu. W takiej sytuacji sam zabieg sposobem Bankarta może okazać się niewystarczający i konieczne jest wykonanie procedury remplissage. Zabieg ten wykonuje się podczas artroskopii. Polega on na przyszyciu przy pomocy kotwic i szwów tylnej torby stawowej oraz ścięgna mięśnia podgrzebieniowego do kości ramiennej w miejsce ubytku Hill-Sachsa. Dzięki temu niejako zmniejsza się objętość stawu, zwiększa jego stabilność i zmniejsza się ryzyko ponownego zwichnięcia. Postępowanie pooperacyjne nie różni się istotnie od tego po standardowej operacji sposobem Bankarta. Konsekwencją tej procedury jest niewielkie (ok. 10°) ograniczenie rotacji zewnętrznej w stawie ramiennym, co jednak nie zakłóca codziennej aktywności. Powrót do aktywności sportowej możliwy jest zwykle po upływie 6-7 miesięcy.
Operacja sposobem Latarjet
Stosowana w przypadku niepowodzenia po naprawie sposobem Bankarta lub jako pierwotny zabieg (np. w przypadku odłamania dużego fragmentu kostnego panewki >20%). Zabieg wykonuje się w znieczuleniu ogólnym. Operator wykonuje podłużne cięcie skórne (ok. 5-10 cm) na przedniej powierzchni stawu ramiennego. Następnie odcina wyrostek kruczy wraz z przyczepiającymi się do niego ścięgnami zwanymi conjoined tendon (przyczep ścięgna głowy krótkiej mięśnia dwugłowego ramienia oraz przyczep ścięgna mięśnia kruczo-ramiennego). Wyrostek kruczy przeprowadza się przez ścięgno mięśnia podłopatkowego i przytwierdza do przedniego brzegu panewki stawu ramiennego przy pomocy dwóch śrub. Dzięki temu uzyskujemy potrójny efekt: zwiększamy powierzchnię panewki; przeniesione ścięgna conjoined stanowią swego rodzaju „hamak” dla głowy kości ramiennej, co zwiększa jej stabilność; niejako odtwarzamy torebkę stawową poprzez przeniesienie wraz z wyrostkiem kruczym przyczepiającego się do niego więzadła kruczo-barkowego. Operacja trwa około godziny. Po zabiegu pacjent stosuje ortezę przez 4 do 6 tygodni, stopniowo wdrażając rehabilitację. Tego rodzaju zabieg związany jest z większym ryzykiem powikłań, takich jak: brak zrostu fragmentu kostnego, migracja materiału zespalającego i uszkodzenie struktur nerwowych. Powrót do pracy biurowej może nastąpić po 2-3 tygodniach, a powrót do pełnej aktywności sportowej nawet po 6-9 miesiącach od zabiegu operacyjnego.
Operacja przy użyciu trójkorówkowego przeszczepu talerza kości biodrowej
Zabieg ten wykonuje się zwykle w przypadku niepowodzenia (czyli ponownego zwichnięcia) po klasycznej operacji sposobem Latarjet. Różnica względem wyżej opisanego zabiegu polega na tym, że zamiast wyrostka kruczego używa się przeszczepu kostnego pobranego z talerza kości biodrowej pacjenta. Znieczulenie oraz dostęp do stawu ramiennego są takie same jak w klasycznej operacji sposobem Latarjet. Dodatkowo jednak operator wykonuje drugie cięcie skórne na wysokości talerza kości biodrowej (prawego lub lewego). W tym miejscu przy użyciu piły oscylacyjnej wycina trójkorówkowy fragment kostny talerza kości biodrowej, który następnie przytwierdza do przedniego brzegu panewki za pomocą śrub. Postępowanie pooperacyjne jest podobne jak w przypadku klasycznego zabiegu sposobem Latajet. Dyskomfortem dla pacjenta może być ból okolicy biodra z którego pobierano przeszczep. Ból jednak z czasem ustępuje. Brakujący fragment talerza kości biodrowej nie powoduje żadnych deficytów w dalszym życiu i aktywności sportowej pacjenta. Powrót do pracy biurowej często uzależniony jest od nasilenia dolegliwości bólowych talerza kości biodrowej, ale zwykle możliwy jest po upływie 2-3 tygodni. Powrót do pełnej aktywności sportowej staje się możliwy po 6-9 miesiącach od zabiegu operacyjnego.
Autor: dr Arkadiusz Szycman, ortopeda Rehasport Gdańsk
Jak długo leczy się zwichnięcie barku?
Czas leczenia zwichnięcia barku zależy od rodzaju urazu, wieku pacjenta, stopnia uszkodzenia struktur towarzyszących (np. więzadeł, torebki stawowej, chrząstki) oraz od tego, czy jest to pierwsze, czy nawracające zwichnięcie. W przypadku pierwotnego, niepowikłanego zwichnięcia stawu ramiennego, leczenie zachowawcze obejmuje repozycję (nastawienie stawu), unieruchomienie kończyny (najczęściej w temblaku) na okres od 2 do 4 tygodni, a następnie stopniową rehabilitację. Powrót do pełnej sprawności może zająć od 6 do 12 tygodni, jednak u osób młodych i aktywnych sportowo zaleca się dłuższą rekonwalescencję w celu zmniejszenia ryzyka ponownego urazu.
Na długość leczenia znacząco wpływają czynniki takie jak wiek pacjenta, mechanizm urazu oraz występowanie powikłań – np. uszkodzenie obrąbka stawowego (uszkodzenie Bankarta), ścięgien stożka rotatorów czy złamań w obrębie panewki łopatki lub głowy kości ramiennej. U osób starszych może dojść do dodatkowego uszkodzenia tkanek miękkich, co wydłuża czas rehabilitacji. W niektórych przypadkach, zwłaszcza przy nawracających zwichnięciach, konieczne jest leczenie operacyjne. Po takim zabiegu rekonwalescencja trwa dłużej – pełny powrót do aktywności fizycznej może trwać nawet 4–6 miesięcy. Kluczowym elementem skutecznego leczenia jest indywidualnie dobrany program fizjoterapii, który przywraca zakres ruchu i siłę mięśniową oraz zmniejsza ryzyko przewlekłej niestabilności barku.
Jaka rehabilitacja po zwichnięciu barku?
Ważną częścią procesu leczenia jest rehabilitacja, którą powinien pokierować doświadczony fizjoterapeuta. Po wypisaniu ze szpitala, pacjent pewne ćwiczenia wykonuje samodzielnie w domu, do czasu pierwszej wizyty rehabilitacyjnej. W tym okresie ręka jest unieruchomiona na temblaku (ograniczenie ruchomości). Tutaj również jest istotne, aby zwrócić uwagę na prawidłową postawę, na właściwe ułożenie kończyny górnej w temblaku, by bark nie uciekał zbyt wysoko. Również podczas siedzenia na krześle należy zwrócić uwagę na postawę, aby plecy nie były zaokrąglone. W pierwszej dobie po zabiegu, po zdjęciu ortezy, wykonujemy ćwiczenia oddechowe. Powietrze wdychamy nosem, z jednoczesnym uwypukleniem brzucha, wydech ustami z jednoczesnym opuszczeniem barków. Ćwiczenia można wykonywać również w leżeniu. Powinny być one przeplatane z ćwiczeniami przeciwzakrzepowymi. Wykonujemy zaciskanie i otwieranie dłoni, lub zaciskanie piłeczki w dłoni.
Ćwiczenia rozciągające mięśnie barku wg Codmana
Zaczynamy od 1 serii ćwiczeń po 10 powtórzeń, stopniowo zwiększając liczbę do 3 serii i 20 powtórzeń.
Pozycja wyjściowa: w siadzie na skraju krzesła, nogi szeroko rozstawione (dla zachowania lepszej równowagi). Ręka operowana (przedramię) jest podtrzymywana od dołu przez rękę zdrową. Tułów głęboko pochylony do przodu.

- Zginanie (kierunek do czoła) i prostowanie (kierunek do brzucha) obu rąk. Ruch wykonuje ręka zdrowa. Ręka operowana biernie podąża za nią, jest rozluźniona (zwrócić uwagę na proste plecy). Zakres ruchu: do granicy bólu.
- Obwodzenie obu rąk w obu kierunkach (tzw. ósemki, zgodnie i przeciwnie do ruchu wskazówek zegara). Ruch wykonuje ręka zdrowa, operowana biernie podąża za nią, jest rozluźniona.
Ćwiczenia zwiększające ruchomość (z pomocą laski)

- Ruch zgięcia (do przodu). Ręka operowana trzyma laskę od góry (nachwytem). Ruch prowadzi ręka zdrowa od dołu. Należy zwrócić uwagę, żeby nie unosić barku.
- Ruch pośredni (do przodu i boku). Ręka operowana trzyma laskę od góry. Ruch prowadzi ręka zdrowa od dołu.
- Ruch odwodzenia (do boku). Ręka operowana trzyma laskę od góry. Ruch prowadzi ręka zdrowa od dołu.
- W staniu, trzymając oburącz laskę gimnastyczną, ruch unoszenia rąk przodem w górę.
Ćwiczenia wzmacniające w staniu przy ścianie (wykonywane od 4. doby po zabiegu)
- Napięcie izometryczne mięśni stawu barkowego do odwodzenia (pchanie ręką w bok na ścianę, bez ruchu), napięcie przez 3 sekundy.
- Napięcie izometryczne mięśni stawu barkowego do zgięcia (pchanie ręką w przód na ścianę, bez ruchu), napięcie przez 3 sekundy.
- Napięcie izometryczne mięśni stawu barkowego do wyprostu (pchanie ręką w tył na ścianę, bez ruchu), napięcie przez 3 sekundy.
- Napięcie izometryczne mięśni stawu barkowego do przywiedzenia (pchanie ręką do tułowia, bez ruchu) napięcie przez 3 sekundy.
Ćwiczenia prezentuje mgr Magdalena Paszko - fizjoterapeutka Rehasport Gdańsk

Należy pamiętać, iż materiał ten ma charakter informacyjno-edukacyjny i nie stanowi porady medycznej ani podstawy do samodzielnej diagnozy lub leczenia. W przypadku dolegliwości lub wątpliwości skonsultuj się z lekarzem (np. ortopedą) lub fizjoterapeutą.
Powiązane artykuły:
Poznaj inne możliwe urazy i kontuzje barku.
Bibliografia:
- National Library of Medicine - "Shoulder Dislocations Overview" - Rachel Abrams; Halleh Akbarnia - 2022
- Radiopedia - "Shoulder dislocation" - Dr Pir Abdul Ahad Aziz Qureshi - 2022
- Royal College of Surgeons of England - "Anterior Shoulder Dislocation" - Steven Cutts, Mark Prempeh, and Steven Drew
- "Complications of shoulder dislocation" - Michael S, Beeson MD, MBA - The American Journal of Emergency Medicine Volume 17, Issue 3, May 1999, Pages 288-295