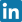Najważniejsze informacje
- Szyjka kości udowej leży w torebce stawowej i ma ograniczone ukrwienie.
- Objawy: ból pachwiny lub biodra, brak obciążania nogi, skrócenie i rotacja zewnętrzna kończyny.
- Diagnostyka: badanie lekarskie i RTG miednicy oraz biodra; przy wątpliwościach CT lub MRI.
- Operację wykonuje się w 24–48 h od przyjęcia; rehabilitacja zaczyna się 1–2 dobę po zabiegu.
Jakie są przyczyny złamania szyjki kości udowej?
Złamanie szyjki kości udowej występuje na skutek urazu niskoenergetycznego, takiego jak upadek z pozycji stojącej, szczególnie u osób starszych z osteoporozą. U młodszych pacjentów złamanie jest wynikiem urazu wysokoenergetycznego, np. wypadku komunikacyjnego lub upadku z dużej wysokości. Złamanie jest patologiczne, czyli spowodowane osłabieniem struktury kostnej przez choroby takie jak nowotwory, osteoporoza lub przewlekłe zapalenie kości.
W którym miejscu dochodzi do złamania szyjki kości udowej?
Staw biodrowy jest stawem kulistym utworzonym przez panewkę kości miednicznej (acetabulum) i głowę kości udowej (caput femoris). Otoczony jest torebką stawową, a stabilizowany przez silne więzadła. Szyjka kości udowej, będąca miejscem złamania, łączy głowę kości udowej z trzonem i znajduje się w obrębie torebki stawowej – stąd nazywana jest strukturą wewnątrztorebkową. Jej ukrwienie pochodzi z naczyń okalających udo, co czyni ten obszar szczególnie podatnym na niedokrwienie w przypadku urazu. Złamanie szyjki kości udowej zaburza dopływ krwi do głowy kości udowej, prowadząc do martwicy jałowej (osteonecrosis). Ze względu na anatomiczne położenie i ograniczone ukrwienie, złamania w tym miejscu są trudne do leczenia i wymagają interwencji chirurgicznej.
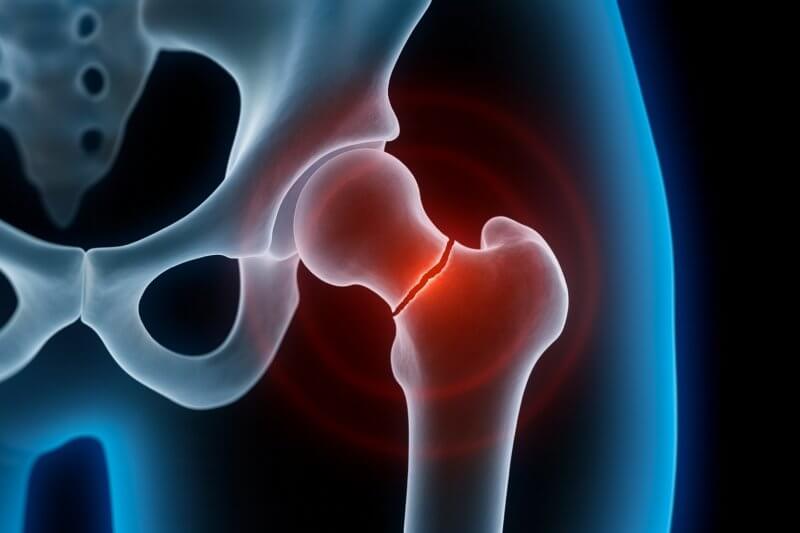
Jakie są czynniki ryzyka złamania szyjki kości udowej?
- Zaawansowany wiek (szczególnie powyżej 65 roku życia)
- Osteoporoza
- Płeć żeńska (z powodu niższej masy kostnej i zmian hormonalnych po menopauzie)
- Upośledzona równowaga i osłabienie mięśni (np. sarkopenia)
- Choroby neurologiczne (np. choroba Parkinsona, otępienie)
- Zaburzenia widzenia
- Niska masa ciała i niedożywienie
- Stosowanie leków zwiększających ryzyko upadków (np. benzodiazepiny, leki hipotensyjne)
- Przebyty wcześniejszy upadek lub złamanie osteoporotyczne
- Brak aktywności fizycznej
- Nadużywanie alkoholu lub palenie tytoniu
- Choroby przewlekłe (np. cukrzyca, reumatoidalne zapalenie stawów)
Jak dochodzi do złamania szyjki kości udowej?
Złamania szyjki kości udowej podzieli się na dwie główne grupy w zależności od energii urazu:
Urazy niskoenergetyczne (u osób starszych)
- W przypadku upadku z wysokości własnej, podczas chodzenia lub zmiany pozycji.
- U osób z osteoporozą nawet minimalna siła (np. potknięcie się o próg) prowadzi do złamania.
Urazy wysokoenergetyczne (u młodszych pacjentów)
- Występują w wyniku wypadków komunikacyjnych, upadków z dużej wysokości, urazów sportowych.
- Złamania są złożone, z dużym przemieszczeniem i towarzyszącym uszkodzeniem tkanek miękkich.
Jakie są typy złamań szyjki kości udowej?
Złamania szyjki kości udowej klasyfikuje się według systemów:
1. Klasyfikacja Gardena:
Określa stopień przemieszczenia odłamów i ma kluczowe znaczenie w wyborze metody leczenia:
I – złamanie niecałkowite lub zaklinowane w pozycji koślawej, bez przemieszczenia.
II – złamanie całkowite, ale bez przemieszczenia.
III – złamanie całkowite z częściowym przemieszczeniem odłamów.
IV – całkowite przemieszczenie z utratą kontaktu między odłamami, największe ryzyko martwicy głowy kości udowej.
2. Klasyfikacja Pauwelsa (oparta na kącie złamania względem poziomu):
Służy do oceny sił działających na miejsce złamania i ryzyka niestabilności:
Typ I – kąt <30° (niskie ryzyko przemieszczenia)
Typ II – kąt 30–50°
Typ III – kąt >50° (wysokie ryzyko przemieszczenia i niepowodzenia leczenia zachowawczego)
3. Podział anatomiczny złamań szyjki kości udowej:
a) Złamania podgłowowe (subcapital) – tuż poniżej głowy kości udowej
b) Złamania przezszyjkowe (transcervical) – przez środek szyjki
c) Złamania podstawy szyjki (basicervical) – u podstawy szyjki, bliżej krętarzy
Jakie są objawy złamania szyjki kości udowej?
- Silny ból w pachwinie lub biodrze - pojawia się nagle po urazie; promieniuje do uda lub kolana, szczególnie przy próbie ruchu.
- Niemożność obciążenia kończyny - pacjent nie jest w stanie stanąć na chorej nodze lub chodzić, nawet przy niewielkim złamaniu.
- Skrócenie i rotacja zewnętrzna kończyny - uwidacznia się w pozycji leżącej: chora kończyna jest krótsza i obrócona na zewnątrz, co wynika z działania mięśni.
- Obrzęk i tkliwość w okolicy pachwiny lub biodra - umiarkowane z powodu położenia złamania wewnątrztorebkowego; obrzęk jest subtelny.
- Ograniczenie lub całkowity brak ruchomości stawu biodrowego - pacjent unika poruszania kończyną z powodu nasilonego bólu, nie podnosi kończyny i podtrzymuje ją ręką przy próbie zmiany pozycji (zwłaszcza przy wstawaniu).
- Ból przy rotacji biernej kończyny dolnej - przy rotacji wewnętrznej, nawet przy złamaniach bez przemieszczenia.
Jak często zdarzają się złamania szyjki kości udowej?
Złamania szyjki kości udowej są powszechnym i poważnym problemem zdrowotnym, zwłaszcza w starzejących się społeczeństwach. Szacuje się, że na całym świecie dochodzi do około 1,6 miliona złamań szyjki kości udowej rocznie, a liczba ta wzrośnie do 4,5–6,3 miliona do 2050 roku, głównie z powodu starzenia się populacji (źródło: International Osteoporosis Foundation). W Polsce każdego roku odnotowuje się ponad 30 000 złamań bliższego końca kości udowej, z czego większość to złamania szyjki kości udowej (dane Narodowego Funduszu Zdrowia i Krajowego Rejestru Osteoporozy).
Jak wygląda diagnostyka złamania szyjki kości udowej?
Diagnostyka złamania szyjki kości udowej ma na celu potwierdzenie złamania, ocenę jego typu, przemieszczenia i zaplanowanie leczenia. Rozpoczyna się od dokładnego wywiadu lekarskiego i badania fizykalnego. Pacjent zgłasza silny ból w pachwinie lub biodrze, trudności w poruszaniu się, a także charakterystyczne ustawienie kończyny – skróconej i obróconej na zewnątrz. Te objawy już na wstępie sugerują złamanie. Aby potwierdzić diagnozę, wykonuje się zdjęcie rentgenowskie (RTG) miednicy i biodra, które uwidocznia miejsce urazu i ocenia, czy doszło do przemieszczenia kości. Gdy złamanie nie jest widoczne na zdjęciu, a ból i objawy utrzymują się, lekarz zleca bardziej precyzyjne badania – tomografię komputerową (CT), a również rezonans magnetyczny (MRI). Dzięki tym metodom postawienie diagnozy jest szybkie i dokładne, co ma kluczowe znaczenie dla dalszego leczenia i uniknięcia powikłań.
Jakie są metody leczenia złamania szyjki kości udowej?
Złamanie szyjki kości udowej to poważny uraz, który wymaga szybkiego i odpowiednio dobranego leczenia, wyjaśnia ortopeda Rehasport Arkadiusz Szycman (specjalizuje się w ortopedii i traumatologii narządu ruchu z ukierunkowaniem na medycynę sportową, chirurgię stawu biodrowego. Zajmuje się leczeniem z zastosowaniem technik małoinwazyjnych oraz ultrasonografii w ortopedii). Wybór metody zależy przede wszystkim od rodzaju złamania (czy doszło do przemieszczenia kości), wieku pacjenta, jego ogólnego stanu zdrowia oraz poziomu sprawności sprzed urazu. Im szybciej zostanie wdrożone leczenie, tym większa szansa na powrót do sprawności i uniknięcie powikłań.
Leczenie zachowawcze – tylko w wyjątkowych sytuacjach
Leczenie nieoperacyjne stosuje się tylko u pacjentów w bardzo podeszłym wieku, unieruchomionych, z wieloma chorobami przewlekłymi lub w przypadkach złamań bardzo stabilnych, bez przemieszczenia. Polega ono na unieruchomieniu chorej kończyny i stopniowym wprowadzaniu rehabilitacji. Takie leczenie wiąże się z poważnym ryzykiem, jak np. odleżyny, zapalenie płuc, czy zakrzepica żył z zatorowością płucną włącznie. Dodatkowo – bez stabilizacji operacyjnej – kość nie zrasta się prawidłowo lub wcale, co wymaga późniejszej interwencji chirurgicznej.
Leczenie operacyjne – złoty standard
Duża liczba pacjentów ze złamaniem szyjki kości udowej wymaga leczenia operacyjnego. Taki zabieg pozwala na szybsze uruchomienie pacjenta i ogranicza ryzyko powikłań związanych z długim leżeniem. W zależności od rodzaju złamania i stanu zdrowia pacjenta, lekarze proponują jedną z dwóch głównych metod:
Osteosynteza – zespolenie kości
Jeśli złamanie jest stabilne i nie doszło do przemieszczenia odłamów (najczęściej u młodszych lub aktywnych osób starszych), lekarz wykonuje tzw. zespolenie kości. Zabieg polega na wprowadzeniu specjalnych śrub lub płytek, które stabilizują miejsce złamania i pozwalają na jego wygojenie. To metoda oszczędzająca naturalny staw biodrowy, ale wymaga zachowania dobrego ukrwienia głowy kości udowej. Dlatego lekarz przed zabiegiem dokładnie oceni, czy to odpowiednia opcja dla danego pacjenta.
Endoprotezoplastyka – wymiana stawu
W przypadku złamań bardziej skomplikowanych, z przemieszczeniem kości (u osób starszych), zespolenie nie daje dobrych rezultatów. W takich sytuacjach wykonuje się endoprotezoplastykę, czyli operacyjną wymianę uszkodzonej części stawu. Wymieniana jest tylko głowa kości udowej, pozostawiając naturalną panewkę stawu (endoproteza bipolarna). Metoda stosowana jest u starszych pacjentów, mniej aktywnych. W przypadku całkowitej endoprotezy stawu biodrowego (THA) – wymieniane są zarówno głowa kości udowej, jak i panewka. Ten wariant proponuje się osobom starszym, aktywnym, ze zmianami zwyrodnieniowymi, które występowały jeszcze przed złamaniem szyjki kości udowej. Zaletą endoprotezy jest to, że pozwala na szybkie uruchomienie pacjenta – często już w pierwszych dniach po operacji.
Kiedy operować?
Zabieg operacyjny jest wykonany jak najszybciej – najlepiej w ciągu 24–48 godzin od przyjęcia do szpitala. Szybka interwencja zmniejsza ryzyko powikłań, takich jak zakrzepy, zapalenie płuc czy odleżyny, oraz poprawia szanse na powrót do samodzielności.
Co po operacji?
Po leczeniu operacyjnym pacjent rozpoczyna rehabilitację – czasem już dzień po zabiegu. Celem jest jak najszybsze przywrócenie sprawności, zapobieganie osłabieniu mięśni i uniknięcie groźnych powikłań. W zależności od wieku i stanu zdrowia, rehabilitacja trwa kilka tygodni lub miesięcy.

Ile trwa rehabilitacja po operacji złamania szyjki kości udowej?
Proces powrotu do sprawności po złamaniu szyjki kości udowej rozpoczyna się już w pierwszych dniach po operacji. Wczesna mobilizacja jest kluczowa – pozwala uniknąć groźnych powikłań związanych z unieruchomieniem, takich jak zapalenie płuc, zakrzepica czy osłabienie mięśni. Już w 1–2 dobie po zabiegu pacjent powinien, wstawać z pomocą rehabilitanta i rozpocząć ćwiczenia. Początkowo odbywa się to przy asekuracji, z użyciem balkonika lub kul, a zakres ruchu i obciążenia są dostosowywane indywidualnie – w zależności od rodzaju operacji, stanu ogólnego i siły mięśniowej pacjenta.
Rehabilitacja obejmuje:
- naukę chodzenia przy pomocy sprzętu ortopedycznego,
- ćwiczenia poprawiające zakres ruchu i siłę kończyny dolnej,
- trening równowagi i koordynacji,
- stopniowe zwiększanie samodzielności w codziennych czynnościach (ubieranie, siadanie, wstawanie, korzystanie z toalety).
Czas trwania rehabilitacji wynosi od kilku tygodni do kilku miesięcy. U pacjentów starszych konieczne jest wsparcie fizjoterapeutyczne w warunkach domowych lub kontynuacja leczenia w oddziale rehabilitacji. Ważnym elementem rekonwalescencji jest także profilaktyka osteoporozy i zapobieganie kolejnym upadkom. Lekarz zaleca suplementację wapnia i witaminy D, leki przeciwko osteoporozie oraz konsultację dietetyczną i neurologiczną.
Jakie są rokowania po operacji i rehabilitacji?
- Rokowanie po złamaniu szyjki kości udowej zależy od wielu czynników, takich jak wiek, stan zdrowia sprzed urazu, czas do operacji, rodzaj zabiegu oraz jakość rehabilitacji.
- W ciągu roku po złamaniu umiera około 20–30% pacjentów w wieku >80 lat, głównie z powodu powikłań ogólnoustrojowych (oddechowych, sercowo-naczyniowych).
- Około 50% osób nie odzyskuje pełnej sprawności, a część wymaga stałej opieki lub pomocy w codziennym funkcjonowaniu.
- U młodszych pacjentów i tych, którzy przed urazem byli aktywni, szansa na powrót do normalnego życia jest znacznie wyższa – pełna rehabilitacja.
Co zrobić, żeby uniknąć złamania szyjki kości udowej?
Złamanie szyjki kości udowej u osób starszych jest bardzo niebezpieczne – niesie ze sobą wysokie ryzyko trwałej niesprawności, utraty samodzielności, a nawet śmierci w ciągu 12 miesięcy po urazie. Każde opóźnienie w leczeniu i rehabilitacji zwiększa ryzyko powikłań, takich jak zapalenie płuc, zakrzepica i inne. Aby zmniejszyć ryzyko złamania, trzeba zadbać o profilaktykę osteoporozy (suplementacja wapnia i witaminy D, leczenie farmakologiczne), aktywność fizyczną dostosowaną do wieku, unikanie leków nadmiernie obniżających ciśnienie lub zaburzających równowagę, a także o bezpieczne otoczenie – usuwanie progów, dywanów, montaż poręczy i dobrego oświetlenia w domu. Regularne badania kontrolne i wsparcie ze strony rodziny lub opiekunów również odgrywają kluczową rolę w zapobieganiu upadkom i urazom.
Warto skorzystać ze specjalnie przygotowanego programu skierowanego dla osób starszych - Bilans Sprawności Seniora. Pakiet składa się z kilku specjalistycznych testów fizycznych oraz końcowej konsultacji z fizjoterapeutą, który opracowuje indywidualny program ćwiczeń do wykorzystania w domu.
Należy pamiętać, iż materiał ten ma charakter informacyjno-edukacyjny i nie stanowi porady medycznej ani podstawy do samodzielnej diagnozy lub leczenia. W przypadku dolegliwości lub wątpliwości skonsultuj się z lekarzem (np. ortopedą) lub fizjoterapeutą.
Powiązane artykuły:
Poznaj inne możliwe przyczyny powodujące ból biodra.
Bibliografia:
- Healthline - Overview of Femoral Neck Fracture of the Hip - Medically reviewed by William Morrison, M.D. — Written by Adrienne Santos-Longhurst on December 11, 2018
- Ortho Bullets - Femoral Neck Fractures - Joshua Blomberg MD - 2025
- National Library of Medicine - Femoral Neck Fractures - Jillian Kazley; Kaushik Bagchi - 2023
- Boutros M, Awad G, Kattan G, Azar J, Boudani D, Babar S. Screw fixation versus hemiarthroplasty for undisplaced femoral neck fractures in the elderly: a meta-analysis. Eur J Orthop Surg Traumatol. 2025;36(1):18. doi:10.1007/s00590-025-04603-y.
- Lim EJ, Shon HC, Yang JY, Lee JY, Kim CH. Comparison of the femoral neck system and dynamic hip screw for femoral neck fracture: A systematic review and meta-analysis. Medicine (Baltimore). 2025;104(49):e46230. doi:10.1097/MD.0000000000046230.