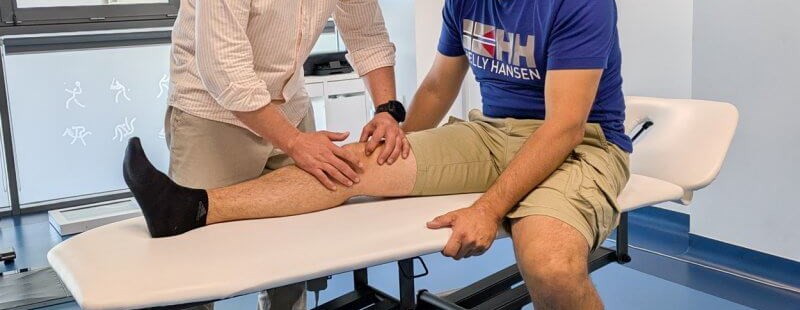
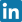Najważniejsze informacje
- ELPS: przewlekłe przeciążenie bocznej części stawu rzepkowo-udowego przez nieprawidłowy ślizg rzepki.
- Objawy: ból z przodu kolana przy schodach, kucaniu, wstawaniu i po długim siedzeniu.
- Diagnostyka: badanie kliniczne oraz MRI, CT (lateral patellar tilt angle) i RTG Merchant/Laurin/skyline.
- Po 6 tyg. programu ćwiczeń 79% z 199 pacjentów zgłosiło sukces leczenia i ustąpienie dolegliwości.
Co to jest Zespół bocznego przyparcia rzepki?
Zespół bocznego przyparcia rzepki (ELPS) to zaburzenie biomechaniczne, w którym dochodzi do przewlekłego przeciążenia bocznej części stawu rzepkowo-udowego. W wyniku nieprawidłowego ustawienia lub ślizgu rzepki w bruździe kości udowej, zwiększa się nacisk na jej boczny aspekt, co prowadzi do uszkodzeń chrząstki stawowej i rozwoju zmian zwyrodnieniowych. ELPS nie jest odrębną jednostką chorobową, lecz raczej zespołem objawów wynikających z zaburzeń równowagi mięśniowej i anatomicznych predyspozycji - wyjaśnia lek. Agnieszka Biały, ortopeda Rehasport z dużym doświadczeniem w leczeniu urazów stawu kolanowego. Dotyczy osób młodych, choć występuje także u osób starszych w wyniku zmian degeneracyjnych. Zespół ten jest mylony z innymi przyczynami bólu przedniego przedziału kolana, co utrudnia jego właściwe rozpoznanie. W diagnostyce kluczową rolę odgrywają badania obrazowe i dokładna ocena biomechaniczna. Nieleczony ELPS prowadzi do postępujących uszkodzeń struktur okołorzepkowych i pogorszenia funkcji stawu kolanowego. Właściwe zrozumienie tego zaburzenia stanowi podstawę skutecznej terapii, zarówno zachowawczej, jak i chirurgicznej.
Jakie są przyczyny bocznego przyparcia rzepki?
- Dysbalans mięśniowy - osłabienie mięśnia obszernego przyśrodkowego (Vastus Medialis Obliquus – VMO) przy jednoczesnym napięciu mięśnia obszernego bocznego prowadzi do ściągania rzepki w kierunku bocznym.
- Przykurcz struktur bocznych kolana - skrócenie troczków bocznych lub pasma biodrowo-piszczelowego powoduje trwałe przemieszczenie rzepki w stronę boczną, ograniczając jej prawidłowy tor ruchu.
- Nieprawidłowa budowa anatomiczna - płytka bruzda międzykłykciowa kości udowej (dysplazja bloczka) lub wysokie ustawienie rzepki (patella alta) zwiększają ryzyko wystąpienia schorzenia.
- Koślawość kolan (valgus kolana) - nadmierne ustawienie kolan do wewnątrz zaburza oś kończyny dolnej i prowadzi do zwiększonego nacisku na boczną część rzepki.
- Przebyte urazy lub przeciążenia - nawrotowe mikrourazy lub wcześniejsze urazy kolana powodują trwałe zmiany w napięciu tkanek miękkich i torze rzepki.
- Nieprawidłowy wzorzec ruchowy - błędna technika biegu, skoków lub ćwiczeń siłowych prowadzi do przeciążeń stawu rzepkowo-udowego i wtórnych zaburzeń jego funkcji.
Jakie są objawy bocznego przyparcia rzepki?
- Ból w przedniej części kolana (ból rzepkowy) - główny objaw to ból zlokalizowany z przodu kolana, nasilający się przy aktywnościach obciążających staw rzepkowo-udowy, jak chodzenie po schodach, kucanie czy wstawanie z krzesła.
- Ból przy dłuższym siedzeniu z ugiętym kolanem - dyskomfort pojawiający się po dłuższym przebywaniu w pozycji siedzącej z ugiętymi kolanami – typowy dla długich podróży czy oglądania filmu.
- Uczucie „tarcia” lub „skakania” rzepki - podczas zginania i prostowania kolana pacjent odczuwa nieprawidłowy ruch rzepki, szuranie, przeskakiwanie lub "klikanie".
- Zwiększone napięcie po bocznej stronie kolana - uczucie ściągania lub napięcia po zewnętrznej stronie rzepki, spowodowane przykurczem troczków bocznych.
- Osłabienie i uczucie niestabilności kolana - wrażenie, że kolano jest słabe, „ucieka” lub nie daje pełnej kontroli, szczególnie przy zmianie kierunku ruchu.
- Ograniczenie zakresu ruchu - trudności w pełnym zgięciu lub wyproście kolana z powodu bólu lub blokowania rzepki.
- Brak obrzęku lub minimalny stan zapalny - w odróżnieniu od urazów ostrych, ELPS nie powoduje dużego obrzęku – zmiany są bardziej funkcjonalne niż zapalne.
- Obustronność objawów - problem dotyczy obu kolan, choć objawy są bardziej nasilone po jednej stronie.
Jak diagnozowane jest boczne przyparcie rzepki?
Diagnoza Zespołu bocznego przyparcia rzepki (ELPS) opiera się na dokładnym wywiadzie klinicznym, ocenie funkcjonalnej oraz badaniach obrazowych, które wspólnie pozwalają zidentyfikować nieprawidłowości w ustawieniu i ruchu rzepki. Podczas badania fizykalnego szczególną uwagę zwraca się na tor rzepki podczas zginania i prostowania kolana, napięcie troczków bocznych, a także siłę i aktywację mięśnia obszerniego przyśrodkowego (VMO). Test przyparcia rzepki (patellar tilt test), ujawnia bolesność i ograniczoną ruchomość rzepki w kierunku przyśrodkowym, co ujawnia przykurcz struktur bocznych. Ważnym elementem diagnostyki jest również ocena biomechaniki kończyny dolnej – m.in. ustawienia miednicy, osi kolana oraz stóp – ponieważ zaburzenia tych struktur wpływają na patologię stawu rzepkowo-udowego.
W diagnostyce obrazowej kluczową rolę odgrywa rezonans magnetyczny (MRI), który ocenia stan chrząstki, struktur tkanek miękkich oraz wykrywa ewentualne uszkodzenia stawu rzepkowo-udowego. Tomografia komputerowa (CT) umożliwia precyzyjne zmierzenie kąta bocznego przyparcia (lateral patellar tilt angle) oraz ocenia zrotowanie rzepki i dysplazję bloczka kości udowej. Badania RTG (w projekcjach Merchant, Laurin lub skyline) dostarczają informacji o wysokości rzepki i jej pozycji względem bruzdy międzykłykciowej. Diagnoza ELPS wymaga kompleksowego podejścia, gdyż występuje jako składowa innych zespołów bólowych kolana i jest trudna do jednoznacznego odróżnienia bez pełnej analizy czynników anatomicznych i czynnościowych.
Jak wygląda leczenie zachowawcze bocznego przyparcia rzepki?
Leczenie zachowawcze (nieoperacyjne) jest najczęściej stosowaną i zarazem skuteczną metodą postępowania w przypadkach łagodnych i umiarkowanych ELPS, szczególnie u pacjentów bez znacznych zmian anatomicznych. Kluczowym elementem terapii jest indywidualnie dobrana fizjoterapia skoncentrowana na przywróceniu równowagi mięśniowej, zwłaszcza wzmocnieniu mięśnia obszerniego przyśrodkowego (Vastus Medialis Obliquus – VMO) oraz rozciąganiu przykurczonych struktur bocznych (troczków bocznych, pasma biodrowo-piszczelowego). Istotne jest także wdrożenie ćwiczeń poprawiających kontrolę nerwowo-mięśniową, stabilizację miednicy i stawu kolanowego oraz korekcję wzorców ruchowych, np. w trakcie biegania lub wchodzenia po schodach.
Dodatkowo stosuje się terapie wspomagające, takie jak:
- taping - w celu poprawy toru ruchu rzepki,
- wkładki ortopedyczne lub korekcję biomechaniki stopy w przypadku nieprawidłowego ustawienia stopy (nadpronacja),
- leczenie farmakologiczne – niesteroidowe leki przeciwzapalne (NLPZ) w fazie ostrej bólu,
- czasowe ograniczenie aktywności obciążających kolano.
W leczeniu wykorzystuje się również iniekcje dostawowe (np. kwas hialuronowy, osocze bogatopłytkowe – PRP) w celu poprawy jakości chrząstki i zmniejszenia bólu. Leczenie zachowawcze trwa od kilku tygodni do kilku miesięcy i u większości pacjentów prowadzi do znacznej poprawy funkcji i redukcji dolegliwości bólowych.
Kiedy potrzebna jest operacja i po czym poznać, że rehabilitacja nie wystarcza?
Leczenie chirurgiczne bocznego przyparcia rzepki rozważa się w przypadkach, gdy terapia zachowawcza nie przynosi poprawy po co najmniej 3–6 miesiącach lub gdy występują wyraźne wady anatomiczne, które nie mogą być skorygowane wyłącznie rehabilitacją. Główne cele leczenia operacyjnego to zmniejszenie napięcia struktur bocznych, poprawa ustawienia rzepki oraz przywrócenie jej prawidłowego toru ruchu.
Do najczęściej stosowanych technik operacyjnych należą:
- Lateral release (uwolnienie troczków bocznych) – polega na przecięciu przykurczonych tkanek po stronie bocznej rzepki, aby umożliwić jej bardziej przyśrodkowe ustawienie. Obecnie zabieg ten wykonywany jest selektywnie i często łączy się z innymi procedurami.
- Rekonstrukcja troczków przyśrodkowych (MPFL – medial patellofemoral ligament) – dotyczy pacjentów z niestabilnością rzepki, w celu poprawy jej prowadzenia i zapobiegania bocznemu przyparciu.
- Osteotomie korekcyjne guzowatości piszczelowej (osteotomia Tuberositas Tibiae, np. technika Fulkersona) – stosowane w przypadku znacznych nieprawidłowości w osi mechanicznej kończyny i niewłaściwej trajektorii rzepki. Zabieg polega na przesunięciu przyczepu więzadła rzepki, aby skorygować tor ruchu rzepki.
- Trochleoplastyka – stosowana w przypadkach dysplazji bloczka kości udowej, gdy bruzda międzykłykciowa jest zbyt płytka, co sprzyja bocznemu przyparciu. Zabieg ten jest bardziej inwazyjny i zarezerwowany dla pacjentów z ciężkimi zmianami anatomicznymi.
U większości osób z bólem z przodu kolana, wynikającym z nieprawidłowej pracy rzepki, poprawę daje rehabilitacja: w dużym badaniu 199 pacjentów ok. 79% zgłosiło „sukces leczenia” i ustąpienie dolegliwości po 6 tygodniach programu ćwiczeń.
Operacja jest zarezerwowana dla przypadków, które nie reagują na leczenie zachowawcze — w ankiecie międzynarodowej grupy ekspertów taki zabieg stanowił ok. 2% ich operacji, a w dużej amerykańskiej bazie jego częstość wyraźnie spadała w latach 2010–2017.
Jeśli jednak zabieg jest potrzebny, randomizowane badanie w zespole bocznego przyparcia rzepki wykazało dobre lub bardzo dobre wyniki po 2 latach u 72,5% po metodzie klasycznej i 85% po artroskopii.
Jak przebiega rehabilitacja?
Rehabilitacja po zabiegu operacyjnym w przypadku zespołu bocznego przyparcia rzepki (ELPS) jest procesem złożonym, wymagającym ścisłej współpracy między pacjentem, fizjoterapeutą i ortopedą. Jej głównym celem jest przywrócenie prawidłowej funkcji stawu kolanowego, stabilności rzepki oraz zapobieganie nawrotom patologii. Przebieg rehabilitacji zależy od rodzaju wykonanego zabiegu.
1. Faza wczesna (0–2 tygodnie po operacji)
W tym okresie skupia się na ochronie operowanej kończyny, kontroli bólu i obrzęku oraz zapobieganiu powikłaniom (np. zakrzepicy). Stosuje się unieruchomienie w ortezie z możliwością kontrolowanego zgięcia kolana oraz chodzenie o kulach z częściowym obciążaniem kończyny. Rozpoczyna się bardzo delikatne ćwiczenia izometryczne mięśnia czworogłowego oraz zginanie kolana do ustalonego zakresu.
2. Faza przywracania zakresu ruchu (2–6 tygodni)
Stopniowo zwiększa się zakres ruchu w stawie kolanowym – celem jest osiągnięcie pełnego wyprostu i około 90–120° zgięcia. Wprowadza się ćwiczenia mobilizacyjne, ćwiczenia czynne w odciążeniu oraz delikatne wzmacnianie mięśni uda, pośladków i mięśni stabilizujących miednicę. Obciążanie kończyny zwiększa się stopniowo w zależności od rodzaju zabiegu i gojenia tkanek.
3. Faza odbudowy siły i kontroli nerwowo-mięśniowej (6–12 tygodni)
W tym etapie rehabilitacja koncentruje się na przywracaniu siły mięśniowej, zwłaszcza VMO, oraz poprawie kontroli motorycznej. Stosuje się ćwiczenia funkcjonalne, np. przysiady w odciążeniu, marsz na bieżni, jazdę na rowerze stacjonarnym, a także ćwiczenia równoważne i proprioceptywne. W zależności od postępów pacjenta wprowadza się bardziej złożone wzorce ruchowe i obciążenia.
4. Faza powrotu do aktywności (od 12 tygodnia wzwyż)
W ostatniej fazie celem jest bezpieczny powrót do codziennych aktywności i ewentualnie do sportu. Obejmuje to trening dynamiczny, skocznościowy, bieganie oraz stopniowe wprowadzanie ruchów specyficznych dla danej dyscypliny sportowej. Przed powrotem do pełnej aktywności fizycznej stosuje się testy funkcjonalne oceniające siłę, stabilność i kontrolę ruchu kolana. Pełny powrót do sportu jest następuje po 4–6 miesiącach, a w bardziej złożonych przypadkach – nawet po 9–12 miesiącach.
Należy pamiętać, iż materiał ten ma charakter informacyjno-edukacyjny i nie stanowi porady medycznej ani podstawy do samodzielnej diagnozy lub leczenia. W przypadku dolegliwości lub wątpliwości skonsultuj się z lekarzem (np. ortopedą) lub fizjoterapeutą.
Powiązane artykuły:
Poznaj inne możliwe urazy i kontuzje stawu kolanowego.
Bibliografia:
- Ortho Bullets - Lateral Patellar Compression Syndrome - Michael Hughes MD - 2021
- American Journal of Sports Medicine - The effect of exercise on patellar tracking in lateral patellar compression syndrome - Susan A. Douciette, PT, MS, and E. Marlowe Goble - Volume 20, Issue 4
- Journal of Orthopaedic & Sports Physical Therapy - The Effect of Open and Closed Chain Exercise and Knee Joint Position on Patellar Tracking in Lateral Patellar Compression syndrome - Susan A. Doucette, PT, MS2, Douglas D. Child, MD - Published Online:February 1, 1996 Volume23 Issue2