Najważniejsze informacje
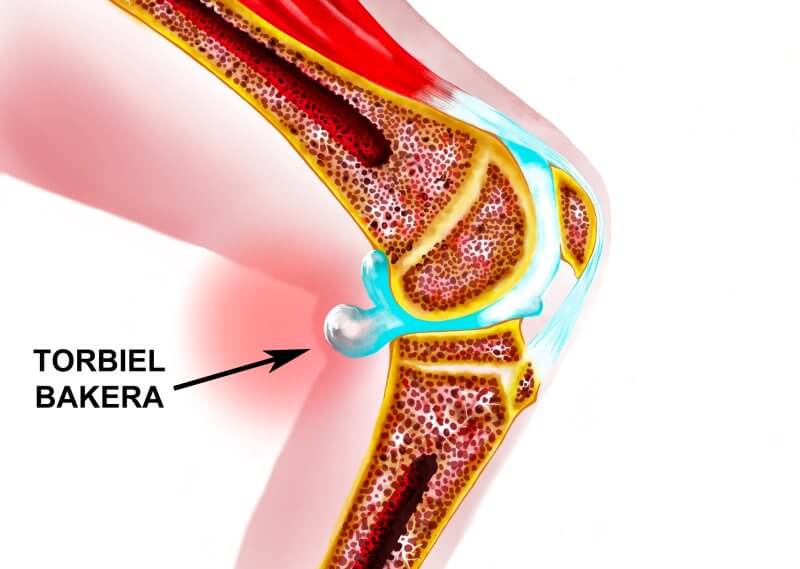
- Torbiel Bakera to przestrzeń wypełniona płynem stawowym w dole podkolanowym, wyczuwalna jako guz.
- Powstaje przy zwiększonej produkcji płynu w stawie kolanowym i jego przemieszczeniu do kaletki.
- Objawy obejmują obrzęk z tyłu kolana, uczucie napięcia, ból kolana i ograniczenie zakresu ruchu.
- Diagnostyka opiera się na badaniu fizykalnym i USG, a w razie potrzeby na rezonansie magnetycznym.
Co to jest torbiel Bakera?
Już pod koniec XIX wieku brytyjski ortopeda William Morrant Baker opisał zjawisko obecności przestrzeni wypełnionej płynem stawowym w dole podkolanowym, które dziś nosi jego nazwisko jako torbiel Bakera. Schorzenie to jest również określane jako cysta pod kolanem czyli cysta Bakera lub torbiel dołu podkolanowego. Dla doświadczonego ortopedy jej rozpoznanie nie stanowi trudności - wyczuwalna jest jako miękki, ograniczony guz w tylnej części kolana. Pacjenci opisuję go jako gula pod kolanem. Choć budzi niepokój, nie jest zmianą nowotworową i nie wykazuje tendencji do zezłośliwienia; lokalizuje się między głową przyśrodkową mięśnia brzuchatego łydki a mięśniem półbłoniastym.
Jakie są przyczyny powstawania torbieli Bakera?
Torbiel Bakera powstaje jako wynik zwiększonej produkcji płynu stawowego w obrębie stawu kolanowego, co prowadzi do jego przemieszczenia do kaletki znajdującej się w dole podkolanowym. Stąd pojawiają się określenia: torbiel pod kolanem, torbiel w kolanie czy torbiel pod kolanem z tyłu. Zjawisko to towarzyszy chorobom zapalnym stawu, takim jak reumatoidalne zapalenie stawów, lub zmianom zwyrodnieniowym, które powodują podrażnienie błony maziowej. Przyczyną są również urazy kolana, uszkodzenia łąkotek, chrząstki stawowej czy więzadeł, które zaburzają prawidłową biomechanikę stawu i sprzyjają gromadzeniu się nadmiaru płynu. W efekcie tworzy się komunikująca z jamą stawową torbiel, będąca swego rodzaju „zaworem bezpieczeństwa” dla przeciążonego układu stawowego.
Jak torbiel Bakera występuje w populacji?
- ~5% dorosłej populacji – cytowana częstość w badaniach obrazowych (MRI), wyższa u osób starszych.
- W literaturze radiologicznej spotyka się szerszy zakres “w populacji ogólnej” ~10–41% (różnice wynikają m.in. z doboru badanych i czułości metody).
- Przegląd z 2025 r. podaje, że bezobjawowe torbiele Bakera u dorosłych są raportowane w zakresie ~4,7–37% (to typowo dane z badań obrazowych wykonywanych z innych wskazań).
- U dzieci torbiel Bakera jest rzadka: w przesiewowych badaniach populacyjnych opisywano ok. 2,4%, a w badaniach dzieci z bólem kolana (MRI) ok. 6,3%.
Jakie są objawy torbieli Bakera?
- Obrzęk w dole podkolanowym – najczęstszy objaw, widoczny jako miękkie, elastyczne uwypuklenie z tyłu kolana, które powiększa się przy długotrwałym staniu lub wysiłku.
- Uczucie napięcia lub pełności – pacjenci opisują uczucie „rozpierania” w tylnej części kolana, zwłaszcza przy zginaniu stawu.
- Ból kolana – jest tępy i narastający, zwłaszcza podczas poruszania się, a także przy dłuższym obciążeniu kończyny.
- Ograniczenie zakresu ruchu – duża torbiel mechanicznie ogranicza zgięcie lub wyprost kolana, utrudniając chodzenie lub kucanie.
- Promieniowanie bólu do łydki – w przypadku dużych torbieli ból schodzi w dół kończyny, co jest mylone z zakrzepicą żylną.
- Zaczerwienienie i uczucie ciepła – rzadziej występujące, ale możliwe w przypadku pęknięcia torbieli i podrażnienia tkanek miękkich.
Co robić gdy zauważymy torbiel pod kolanem?
W przypadku występowania bólu pod kolanem warto zgłosić się do poradni ortopedycznej – specjalista w badaniu palpacyjnym od razu powinien zlokalizować guz, który przeważnie jest związany z inną patologią wewnątrz stawu. Sama torbiel Bakera nie powoduje jednak bolesności, nie utrudnia też codziennego funkcjonowania. Jeśli nie czujemy u siebie takich objawów, a sami odnajdziemy takie uwypuklenie w tylno-przyśrodkowej części stawu kolanowego, również warto zgłosić się po poradę do ortopedy.
Zwlekanie z tym powoduje bowiem, że torbiel dołu podkolanowego zacznie się powiększać, a ból się w końcu pojawi i zacznie nasilać, szczególnie ból kolana przy zginaniu. Wówczas uwypukla się podczas chodzenia, prostowania i zginania kolana. W skrajnych przypadkach torbiel pod kolanem pęknie – efektem jest piekący ból w okolicach łydki. Dochodzi wtedy do zaburzeń czucia oraz drętwienia łydki.
Jak można zdiagnozować torbiel Bakera?
Diagnostyka torbieli Bakera rozpoczyna się od dokładnego wywiadu lekarskiego oraz badania fizykalnego, podczas którego lekarz wyczuje charakterystyczne uwypuklenie w dole podkolanowym. W celu potwierdzenia rozpoznania oraz wykluczenia innych przyczyn dolegliwości, takich jak guz, zakrzepica czy tętniak, wykonuje się badania obrazowe. Podstawowym narzędziem diagnostycznym jest ultrasonografia (USG), która pozwala ocenić zawartość torbieli oraz jej wielkość i lokalizację. W przypadkach wątpliwych lub gdy konieczna jest szczegółowa ocena struktur wewnątrzstawowych, pomocny jest rezonans magnetyczny (MRI), który dokładnie uwidacznia komunikację torbieli ze stawem kolanowym oraz ewentualne współistniejące zmiany patologiczne, takie jak uszkodzenia łąkotek czy zmiany zapalne.
Jak wyleczyć torbiel Bakera?
W przypadku braku patologii w rezonansie magnetycznym i braku dolegliwości ze strony torbieli, odstępuje się od leczenia operacyjnego, wówczas stosuje się leczenie zachowawcze. Jeśli torbiel w kolanie jest mała, nie powoduje wielkich bolesności, wzmocnienie mięśniowe kolana powinno być wystarczającą opcją terapeutyczną. Ortopeda zaleca pracę pod opieką fizjoterapeuty – wspólnie ustalają, jakie ćwiczenia pacjent powinien wykonywać. Okresowe odciążanie kolana w przypadku zaostrzeń, schładzanie stawu, leki przeciwzapalne powinny być pomocne w zaostrzeniu dolegliwości. Jakie leki na torbiel Bakera, czy stosować maści bądź też środki przeciwbólowe? Zadecyduje o tym właśnie ortopeda. Jednak nakłuwanie, nacinanie torbieli, upuszczanie z niej dużej ilości płynu, są zabiegami przynoszącymi krótkotrwałą ulgę. Istnieje duże ryzyko nawrotu torbieli i skuteczność leczenia jest wątpliwa w dłuższej perspektywie.
Torbiel Bakera nieleczona prowadzi do stopniowego powiększania się zmiany, wyjaśnia ortopeda Rehasport Jakub Kleszowski, co wiąże się z narastającym bólem, ograniczeniem ruchomości stawu kolanowego oraz dyskomfortem podczas chodzenia lub klękania. W zaawansowanych przypadkach dochodzi do pęknięcia torbieli, a wypływający płyn przedostaje się do mięśni łydki, powodując stan zapalny, obrzęk i silny ból, przypominający objawy zakrzepicy żył głębokich. Długotrwała obecność torbieli również wywoła ucisk na sąsiednie nerwy i naczynia, prowadząc do drętwienia, mrowienia lub zaburzeń krążenia w kończynie. Nieleczona przyczyna pierwotna, taka jak uszkodzenie łąkotki czy przewlekły stan zapalny, pogłębi się, pogarszając ogólną kondycję stawu kolanowego.
Czy torbiel Bakera leczy się operacyjne?
Leczenie operacyjne musi być nastawione przede wszystkim na wyleczenie patologii stawu powodującej torbiel Bakera, czy to po uszkodzeniu chrząstki, łąkotki lub więzadła. Najczęściej wymagana jest artroskopia stawu kolanowego. Podczas tego zabiegu należy także torbiel pod kolanem usunąć, czy to metodą otwartą czy artroskopową. Obecnie w ogromnej większości przypadków nie ma konieczności cięcia skórnego z tyłu kolana i otwartego usuwania torbieli, robi się to z tych samych dojść operacyjnych co do artroskopii, bez konieczności dodatkowego cięcia skórnego. Tylko wyleczenie patologii stawu powodującej, że powstaje torbiel w kolanie i jej wycięcie daje szansę na całkowite wyleczenie.
Czy rehabilitacja pomaga w torbieli Bakera?
Po operacyjnym leczeniu schorzenia Pacjent opuszcza szpital już następnego dnia. Zanim to nastąpi, powinien otrzymać od lekarza podstawowe zaleczenia dotyczące higieny miejsca operowanego (torbiel w kolanie przestanie już przeszkadzać), stosowania środków przeciwbólowych czy wykonywania ćwiczeń. Jakie leki na torbiel Bakera stosować na tym etapie? Przekaże to ortopeda, ustalając jednocześnie termin wizyty pooperacyjnej.
Wskazana jest konsultacja z fizjoterapeutą i proces powrotu do pełnej sprawności pod jego opieką. Okres ograniczonej funkcji kończyny dolnej trwa kilka tygodni. W przeciwdziałaniu powstawania torbieli Bakera istotna jest profilaktyka przeciążeń stawu kolanowego, a także dbałość o prawidłową wagę ciała. Dodatkowo wskazane jest prawidłowe leczenie chorób stawu kolanowego, m.in. choroby zwyrodnieniowej stawu, chorób reumatycznych czy dny moczanowej.
Leczenie zachowawcze (bez operacji) — ile trwa rehabilitacja?
- Najczęstszy scenariusz to: odciążenie/zmiana aktywności + ćwiczenia + leczenie stanu zapalnego/przyczyny.
- Pierwsza wyraźna poprawa: zwykle 2–6 tygodni regularnej rehabilitacji i modyfikacji obciążeń (u części osób szybciej, u części wolniej).
- Typowy czas „uspokojenia” objawów: często 6–12 tygodni (zwłaszcza gdy w tle jest przeciążenie, łąkotka lub wczesne zmiany zwyrodnieniowe – i konsekwentnie pracujesz nad zakresem ruchu/siłą).
- Pełne ustąpienie torbieli: bywa zmienne — może się wchłonąć, ale u części osób potrafi utrzymywać się miesiącami, a nawet dłużej (szczególnie gdy utrzymuje się przyczyna).
- Jeśli torbiel pęknie, obrzęk i ból łydki mogą utrzymywać się jeszcze kilka tygodni, zanim wyraźnie zejdą.
- Po aspiracji (nakłuciu) / iniekcji: zwykle możesz chodzić od razu, ale przez pewien czas unika się wysiłków, żeby zmniejszyć ryzyko nawrotu.
Po leczeniu operacyjnym — ile trwa rehabilitacja?
- Operacje dotyczą najczęściej artroskopii i leczenia przyczyny (np. łąkotka/chrząstka/stan zapalny), rzadziej „samego wycięcia torbieli”.
- Chodzenie po artroskopii: zazwyczaj możliwe od razu (z ograniczeniem aktywności forsownej na czas gojenia).
- Powrót do normalnych czynności dnia codziennego: często około 2–6 tygodni (zależnie od zakresu zabiegu i objawów).
- Powrót do sportu / większych obciążeń: najczęściej 6–12 tygodni (czasem dłużej, jeśli w trakcie artroskopii było więcej do naprawy).
- Jeśli wykonywane jest usunięcie torbieli (bardziej „bezpośredni” zabieg na torbieli), to typowo: kilka tygodni do funkcjonowania na co dzień, a pełny powrót do wszystkich aktywności może zająć kilka miesięcy.
Należy pamiętać, iż materiał ten ma charakter informacyjno-edukacyjny i nie stanowi porady medycznej ani podstawy do samodzielnej diagnozy lub leczenia. W przypadku dolegliwości lub wątpliwości skonsultuj się z lekarzem (np. ortopedą) lub fizjoterapeutą.
Powiązane artykuły:
- Ból kolana
- Inne możliwe urazy i kontuzje stawu kolanowego.
Bibliografia:
- National Library of Medicine - "Baker's Cyst" - Ari D. Leib; Afghani Roshan; Lisa A. Foris; Matthew Varacallo.
- Healthline - "Baker’s (Popliteal) Cyst" - Medically reviewed by Nancy Carteron, M.D., FACR — By Corinna Underwood — Updated on September 17, 2018
- "Baker's Cyst Infection: Case Report and Review" - Cornelia Drees, Todd Lewis, Sherif Mossad - Clinical Infectious Diseases, Volume 29, Issue 2, 15 July 1999, Pages 276–278,
- "Compression syndromes of the popliteal neurovascular bundle due to Baker cyst" - Jorge E.SanchezBS, Nicole Conkling BA, BS, Nicos Labropoulos PhD, DIC, RVT - Journal of Vascular Surgery Volume 54, Issue 6, December 2011, Pages 1821-1829