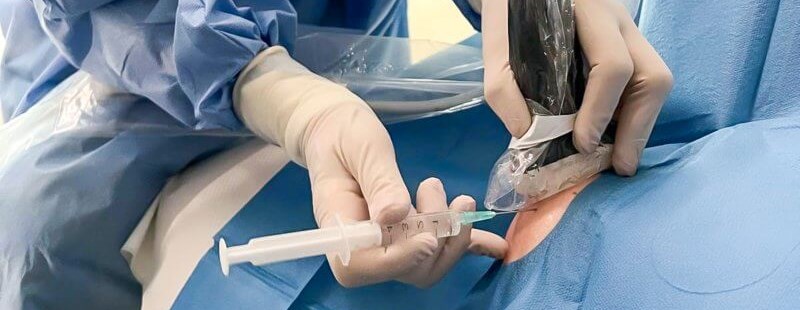
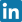Najważniejsze informacje
- Sonochirurgia to małoinwazyjne leczenie stawów i tkanek miękkich pod kontrolą USG.
- Pod kontrolą USG wykonuje się punkcje, iniekcje, blokady nerwów, tenotomie i barbotage.
- Zabiegi trwają 10–40 minut, a złożone procedury do 60 minut; nie wymagają hospitalizacji.
- Sonochirurgia zmniejsza ryzyko powikłań i skraca powrót do sprawności do 24–48 godzin.
Co to jest sonochirurgia?
Sonochirurgia, określana również jako ultrasonografia zabiegowa, polega na przeprowadzaniu precyzyjnych mininwazyjnych interwencji medycznych pod kontrolą USG. Technika ta umożliwia lekarzowi dokładne zlokalizowanie zmienionych struktur, takich jak zapalne kaletki, torbiele, zwapnienia czy zmienione ścięgna, i przeprowadzenie celowanego leczenia bez konieczności zabuiegu operacyjnego. Zaletą tej metody jest nie tylko mała inwazyjność, ale również szybki a nawet natychmiastowy powrót do sprawności – większość zabiegów nie wymaga hospitalizacji, a pacjent opuszcza gabinet zaraz po zabiegu.
Badania wykazują, że sonochirurgia zmniejsza ryzyko powikłań i skutków ubocznych, szczególnie w porównaniu do tradycyjnych technik operacyjnych. Co istotne, metoda ta znajduje coraz szersze zastosowanie nie tylko w ortopedii, ale także w reumatologii i medycynie sportowej, odpowiadając na rosnące potrzeby pacjentów szukających skutecznych, a jednocześnie bezpiecznych rozwiązań.
Jakie procedury wykonuje się sonochirurgicznie?
Punkcje i drenaże pod kontrolą USG
Pozwalają na bezpieczne i dokładne usunięcie nadmiaru płynu z przestrzeni wewnątrzstawowych czy przystawowych ( torbiele, zapalenie kaletek itd. Dzięki kontroli ultrasonograficznej igła jest prowadzona z dużą precyzją, co minimalizuje ryzyko uszkodzeń innych struktur.
Iniekcje dostawowe i okołostawowe
Wstrzykiwanie leków (np. kortykosteroidów, kwasu hialuronowego, PRP – osocza bogatopłytkowego, kolagenu) do struktur zmienionych chorobowo. Sonochirurgia pozwala dokładnie podanie leku w obszarze patologii, co zwiększa skuteczność leczenia i ogranicza działania niepożądane.
Usuwanie zwapnień z mięśni i ścięgien( tzw. barbotage)
Dotyczy to m.in. zwapnień w stożku rotatorów w barku (tzw. entezopatie). Pod kontrolą USG wykonuje się fragmentację, płukanie i aspirację złogów wapnia, co znacząco redukuje ból i przywraca ruchomość ramienia. W połączeniu z prawidłowa rehabilitacją daje wyśmienite efekty
Leczenie torbieli galaretowatych (ganglionów)
Zamiast klasycznego chirurgicznego wycięcia, wykonywane jest nakłucie i aspiracja płynu z torbieli pod kontrolą USG. Jest to skorelowane z podaniem celowanym leku przeciwzapalnego, za zmniejsza ryzyko nawrotów.
Tenotomie – przecięcie ścięgien
W przewlekłych stanach przeciążeniowych/zapalnych głównie ścięgna bicepsa ( ścięgna głowy długiej mięśnia dwugłowego ramienia) wykonuje się mikronacięcia a nawet pełnej tenotomii ścięgna igłą pod kontrolą USG. Zabieg zmniejsza dolegliwości bólowe zwłaszcza u osób starszych dla których zabieg operacyjny jest obarczony ryzykiem.
Terapie biologiczne – PRP, komórki macierzyste
Zabiegi podania preparatów autologicznych wymagają dokładnej aplikacji w miejsce uszkodzenia (np. uszkodzenie łąkotki, naderwanie ścięgna), co zapewnia obrazowanie USG.
Neuromodulacja i blokady nerwów
Precyzyjne ostrzykiwanie nerwów obwodowych (np. nerwu promieniowego, nadłopatkowego) umożliwia leczenie przewlekłych zespołów bólowych. Stosowane są m.in. blokady diagnostyczne i terapeutyczne.
Sonochirurgia rozwija się dynamicznie i stanowi realną alternatywę dla wielu klasycznych zabiegów operacyjnych – z korzyścią dla pacjenta pod względem bezpieczeństwa, czasu leczenia i komfortu.
fot.1 Nakłucie stawu ramiennego
fot.2 Ostrzyknięcie okolic stawu międzykręgowego w odcinku szyjnym kręgosłupa
fot.3 Podanie leku do pochewek ścięgien mięśni strzałkowych
Jak przebiega zabieg pod kontrolą USG?
- Przygotowanie pacjenta – lekarz dezynfekuje skórę w miejscu planowanego zabiegu i układa pacjenta w pozycji zapewniającej łatwy dostęp do leczonego obszaru.
- Wizualizacja ultrasonograficzna – przy użyciu głowicy USG lokalizuje się dokładnie strukturę docelową (np. zwapnienie, torbiel, staw), a obraz jest widoczny na monitorze w czasie rzeczywistym.
- Znieczulenie miejscowe – w większości przypadków podaje się środek znieczulający w okolice planowanej interwencji, co zapewnia bezbolesność zabiegu.
- Wprowadzenie narzędzia – pod stałą kontrolą obrazu USG lekarz wprowadza igłę, kaniulę lub inny cienki instrument w precyzyjnie określone miejsce, np. do stawu, torbieli czy w okolice ścięgna.
- Właściwa procedura – w zależności od celu zabiegu jest to aspiracja płynu, podanie leku, płukanie zwapnienia, przecięcie patologicznego włókna lub inna precyzyjna manipulacja.
- Zakończenie i zabezpieczenie – po usunięciu igły miejsce wkłucia zabezpiecza się opatrunkiem, a pacjent otrzymuje krótkie zalecenia pozabiegowe (np. ograniczenie ruchu przez 24h).
Zabieg jest bezpieczny, mało bolesny i nie wymaga hospitalizacji – pacjent wraca do domu bezpośrednio po jego zakończeniu.
Ile czasu trwa taki zabieg pod kontrolą USG?
Czas trwania zabiegu sonochirurgicznego zależy od rodzaju procedury i stopnia skomplikowania, ale zazwyczaj mieści się w przedziale:
- 10–20 minut – dla prostych iniekcji, punkcji lub blokad nerwów,
- 20–40 minut – w przypadku bardziej złożonych zabiegów, takich jak usuwanie zwapnień, tenotomie czy płukanie torbieli,
- do 60 minut – jeśli procedura wymaga kilku etapów (np. połączenie płukania, iniekcji i zabiegu mechanicznego na ścięgnie).
Ważną zaletą jest to, że całość odbywa się w warunkach ambulatoryjnych – bez potrzeby narkozy ani hospitalizacji – a większość pacjentów może opuścić gabinet niedługo po zabiegu.

fot. Zabieg ewakuacji zwapnień - Barbotaż
Czy zabieg sonochirurgiczne są bolesne?
Zabiegi sonochirurgiczne są mało bolesne lub wręcz bezbolesne, głównie dzięki zastosowaniu:
- znieczulenia miejscowego, które eliminuje ból w trakcie interwencji,
- precyzyjnej kontroli USG, co pozwala unikać zbędnego uszkadzania tkanek,
- oraz bardzo cienkich igieł i narzędzi, które minimalizują dyskomfort.
Pacjenci odczuwają jedynie krótkotrwałe rozpieranie, ucisk lub delikatne ukłucie podczas wprowadzania igły lub podawania leku. Po zabiegu wystąpi lekka tkliwość lub uczucie „rozciągnięcia” w miejscu interwencji, ale zwykle ustępuje ono w ciągu 1–2 dni.
Główne zalety zabiegów pod kontrolą USG
- Precyzja - ultrasonografia w czasie rzeczywistym umożliwia dokładne zlokalizowanie patologii i prowadzenie narzędzia z milimetrową dokładnością – bez ryzyka uszkodzenia sąsiednich struktur.
- Minimalna inwazyjność - zabieg wykonywany jest przez niewielkie wkłucie, bez cięcia skóry, szwów czy naruszania dużych tkanek. To znacząco redukuje urazowość procedury.
- Brak potrzeby hospitalizacji - zabiegi odbywają się ambulatoryjnie – pacjent opuści gabinet tego samego dnia, często od razu wracając do codziennych aktywności.
- Mniejsze ryzyko powikłań - kontrola USG zmniejsza ryzyko krwawień, infekcji czy uszkodzeń nerwów i naczyń. Brak otwartej rany to także mniejsze zagrożenie infekcją.
- Mniejsze dolegliwości bólowe - zabiegi są dobrze tolerowane – wykonywane w znieczuleniu miejscowym, z użyciem cienkich narzędzi. Ból po zabiegu jest zwykle minimalny lub nie występuje.
- Szybki powrót do sprawności - większość pacjentów wraca do codziennej aktywności w ciągu 24–48 godzin, bez konieczności dłuższego zwolnienia czy rehabilitacji.
- Możliwość powtórzenia - zabiegi można powtarzać w razie potrzeby, np. przy nawrotach bólu lub w przypadku terapii biologicznej (PRP).
Bibliografia:
- Glielmo P. et al., Update on US-guided Interventional Procedures for Tendinopathies (Semin Musculoskelet Radiol, 2026)
- Santiago F.R. et al., Ultrasound guided procedures in the musculoskeletal system: a narrative review with illustrative examples (Quant Imaging Med Surg, 2024)
- Louwerens J.K.G. et al., Therapeutic options in rotator cuff calcific tendinopathy (EFORT Open Rev, 2025)